Diretriz Brasileira de Cardiologia Fetal – 2019
Pedra SRFF, Zielinsky P, Binotto CN, Martins CN, Fonseca ESVB, Guimarães ICB et al. Diretriz Brasileira de Cardiologia Fetal – 2019.
Arq Bras Cardiol. 2019; 112(5):600-648.
Disponível em : http://publicacoes.cardiol.br/portal/abc/portugues/2019/v11205/pdf/11205023.pdf
2.2.1. Etapa 1 – 1º Andar: Avaliação do Abdome para Determinar o Situs Cardiovisceral
Esta projeção é identificada por um corte transverso do abdome fetal, na região subdiafragmática, e permite determinar o situs abdominal. É necessário, inicialmente identificar os lados direito e esquerdo do feto; em seguida, deve-se confirmar que o estômago está no lado esquerdo fetal e o fígado, à direita. Além disto, deve-se observar que a aorta descendente encontra-se posterior e à esquerda, próxima ao corpo vertebral, e a veia cava inferior está anterior e à direita, dentro do parênquima hepático.
2.2.2. Etapa 2 – 2º Andar: Projeção de Quatro Câmaras
Esta projeção é obtida com um corte transversal do tórax fetal imediatamente acima do diafragma. Observa-se o coração ocupando um terço do tórax, e sua maior parte está situada no hemitórax esquerdo, com a ponta voltada para a esquerda. O septo interventricular deve fazer um ângulo de, aproximadamente, 45º com a linha média.
O primeiro passo para a análise cardíaca fetal é a identificação da coluna vertebral. Oposta à coluna está a parede anterior do tórax, ou esterno. Abaixo está o ventrículo direito, caracterizado pela banda moderadora e pela valva tricúspide, localizada alguns milímetros deslocada para o ápice. Voltando à coluna, a aorta descendente é vista anteriormente como um círculo no mediastino e, à sua frente, está o átrio esquerdo. O átrio esquerdo está próximo à aorta descendente e pode ser identificado pelo movimento característico do retalho do forame oval. Outras estruturas intracardíacas, como o átrio direito e o ventrículo esquerdo, podem então ser analisadas. Devem ter dimensões semelhantes às das câmaras contralaterais. As valvas atrioventriculares devem ser analisadas em relação ao seu movimento e tamanho do anel valvar.
Em resumo, a análise da visão de quatro câmaras deve incluir os seguintes pontos de referência:
- Coluna vertebral.
- Aorta descendente em plano transverso.
- Átrio esquerdo próximo à aorta descendente e com o retalho do forame oval em movimento.
- Ventrículo direito com o ápice “preenchido” por um pedaço de músculo chamado banda moderadora.
- Dois átrios de tamanho semelhante.
- Dois ventrículos de tamanho, espessura e contratilidade semelhantes (o ventrículo direito pode ser ligeiramente maior).
- Os septos interatrial e interventricular unem as valvas atrioventriculares no meio do coração, sugerindo a imagem de uma cruz, a “crux cordis”.
- O septo interventricular deve estar íntegro e fazer um ângulo de aproximadamente 45º com a linha média do corpo.
- Duas valvas atrioventriculares com orifícios de abertura iguais. A inserção do folheto septal da valva tricúspide está mais próxima do ápice cardíaco, resultando em uma diferença mínima no nível de implantação do folheto anterior da valva mitral. Às vezes, essa diferença é bastante sutil, resultando em grandes dificuldades na exclusão do diagnóstico de defeito do septo atrioventricular e junção valvar AV única.
- O septo interatrial pode ser visualizado com o forame oval e seu retalho, inclinando-se com o AE.
- A drenagem das veias pulmonares no átrio esquerdo deve ser identificada na visão bidimensional e confirmada pelo Doppler colorido ou power Doppler.
A falha em obter uma visão normal de quatro câmaras durante a ultrassonografia obstétrica é uma indicação absoluta para o ecocardiograma fetal. Como a visão de quatro câmaras não inclui o exame das saídas dos ventrículos direito e esquerdo, doenças importantes como transposição das grandes artérias, tetralogia de Fallot (TOF), tronco arterioso comum, entre outras, podem passar despercebidas.Tabelas 2.2 e2.3 mostram as diferentes cardiopatias comumente associadas com vistas normais e anormais de quatro câmaras, respectivamente.
2.2.3. Etapa 3 – 3º Andar: Via de Saída do Ventrículo Esquerdo
As vias de saída com suas respectivas artérias são visualizadas a partir da projeção de quatro câmaras, basculando-se o transdutor em direção ao polo cefálico do feto. A primeira via de saída encontrada por esta manobra é a de saída do ventrículo esquerdo na projeção de cinco câmaras, que se posiciona à esquerda, com angulação de saída da aorta voltada para a direita, em direção ao ombro direito do feto. Este corte permite a visualização da continuidade do septo membranoso com a parede anterior da aorta, que é crucial para se afastar a possibilidade de cavalgamento
da aorta, característicos da T4F, tronco arterioso comum entre outras anomalias complexas.
2.2.4. Etapa 4 – 4º Andar: Via de Saída do Ventrículo Direito
Após a demonstração da via de saída do ventrículo esquerdo, atingimos a segunda via de saída, que é a do ventrículo direito. A via de saída do ventrículo direito “abraça” a via de saída do ventrículo esquerdo e, ao dar origem à artéria pulmonar, tem angulação cruzada e dirige-se da direita para a esquerda. As grandes artérias são simétricas no início da gestação, sendo que, ao longo
dos segundo e terceiro trimestres, a artéria pulmonar passa a ser discretamente maior que aorta.
2.2.5. Etapa 5 – 5º Andar: Projeção dos Três Vasos
Esta é uma forma especial de se analisar a artéria pulmonar emergindo do ventrículo direito e permite notar sua relação espacial com a aorta e a Veia Cava Superior (VCS). Continuando-se com imagens transversas do tórax fetal, esta projeção é ainda mais cefálica, sendo observada no plano do mediastino superior. Inicialmente, observamos os três vasos que, da direita para a esquerda, correspondem à VCS, à aorta e à artéria pulmonar. Além de observarmos a ordem dos vasos, deve-se avaliar também se eles se encontram de forma alinhada, sendo a VCS mais posterior e a artéria pulmonar mais anterior, com a aorta no centro. Outro aspecto muito importante desta projeção é que os vasos apresentam dimensões crescentes, isto é, aorta um pouco maior que a VCS e artéria pulmonar um pouco mais calibrosa que a aorta. Neste plano se observam os brônquios direito e esquerdo.
2.2.6. Etapa 6 – 6º Andar: Projeção dos Três Vasos e Traqueia (3Vt)
Em plano imediatamente acima, isto é, basculandose mais um pouco o transdutor em direção cefálica, obtém-se a vista dos dois grandes arcos se conectando com a aorta torácica descendente. À esquerda seria o canal arterial saindo da artéria pulmonar e à direita, a aorta, ambos se conectando com a aorta descendente, o que faz uma figura que lembra o formato da letra “V”. A traqueia aparece como uma estrutura anecoica circundada por uma linha hiperecoica que corresponde a cartilagem, estando situada à frente do corpo vertebral levemente mais à direita.
Nesta projeção, o arco aórtico se volta para a esquerda, sendo isto definido justamente pela relação deste com a traqueia. Se a traqueia se encontra à direita do arco aórtico, então ele está voltado para a esquerda e vice-versa. Ressalta-se que o uso do mapeamento de fluxo a cores deve ser utilizado em todas as etapas do rastreamento, mas tem particular importância nesta última projeção. Espera-se que ambos os arcos apresentem fluxo na mesma direção, e, por isto, tenham a mesma cor ao color, sempre direcionado do coração para a aorta torácica descendente (Figura 2.2).
__________________________________________________________________________________________________________________
Ecocardiografia Fetal com Doppler colorido: Realizado em geral a partir de 22 semanas (a maioria dos ecocardiografistas preferem a partir de 26 semanas), após realizar a ultrassonografia morfológica do segundo trimestre, não é considerado um exame obrigatório, mas é um recurso propedêutico adicional no diagnóstico ou exclusão de defeitos congênitos cardíacos. Deve ser realizado preferencialmente por um cardiologista / pediatra especializado em cardiologia fetal.
Já realizei pelo menos três cursos de ecocardiografia fetal com renomados profissionais do Brasil, mas utilizo estes conhecimentos nos exames morfológicos, principalmente no segundo e terceiro trimestres de gravidez. Ainda assim, recomendo a realização da ecocardiografia fetal com Doppler colorido para as minhas gestantes de pré-natal por cardiologistas ou pediatras especializados em cardiologia fetal. E mesmo com todo esse cuidado, algumas cardiopatias congênitas leves não são diagnosticadas no período gestacional.
As doenças cardíacas congênitas (DCC) são as malformações maiores mais frequentes ao nascimento, com prevalência que varia de 0,6% a 5% dos recém-nascidos vivos . Apesar de grandes esforços e avanço tecnológico da ecocardiografia bidimensional (2D) nas duas décadas passadas, a acurácia na detecção de DCC no pré-natal está entre 31% e 96%, ou seja, bastante variável*.
Neste vídeo do Youtube, https://youtu.be/v1nQqxJL4aA, falo um pouco sobre a importância da Ecocardiografia Fetal no diagnóstico e orientação do tratamento de diversas cardiopatias congênitas. Também deixo claro que não vale a pena se preocupar com um achado isolado frequência denominado “Golf Ball”. É muito gratificante unir os conhecimentos da Medicina Fetal, da ultrassonografia em Obstetrícia com o pré-natal. Dos primeiros batimentos cardíacos embrionários, à identificação do sexo, pasando pelos exames morfológicos e o Doppler obstétrico, terminando com a assistência ao parto e ao puerpério, este acompanhamento é parte do que chamo de Obstetrícia Integrativa e Funcional. Sonho com o dia em que cada consultório de pré-natal e cada sala de parto terá um equipamento de ultrassonografia.
E aí você pode me perguntar, mas por que realizar este exame no pré-natal? Há tratamento intra-útero para algumas doenças cardíacas congênitas?
* Fonte consultada: http://www.scielo.br/pdf/rbccv/v28n1/v28n1a02.pdf
Para responder esta pergunta e aprofundar sobre o tema compilei um artigo escrito pela Dra. Lilian Maria Lopes que atua no Serviço de Ecocardiografia Pediátrica e Fetal da Clínica Ecokid, São Paulo, SP. Brasil e no Curso de Pós-Graduação em Ecocardiografia Fetal e Pediátrica do Instituto Filantrópico Lilian Lopes da Clínica Ecokid, São Paulo, SP. Brasil. O artigo apresenta o título: Diagnóstico intrauterino de cardiopatia: implicações terapêuticas e foi publicado na Revista da Sociedade de Cardiologia do Estado de São Paulo em 2015; volume 25( número 3): páginas 122-5. O artigo na íntegra pode ser baixado neste link http://www.socesp.org.br/upload/revista/2015/REVISTA-SOCESP-V25-N3.pdf
Para mais informações sobre a autora, principalmente sobre cursos oferecidos acessar os sites
http://institutolilianlopes.com.br/ e / ou http://ecokid.com.br/
Algumas patologias cardíacas, sobretudo alguns tipos de arritmia podem se beneficiar com tratamento medicamentoso, em com relação ao tratamento cirúrgico, já se evidenciam os benefícios potenciais da intervenção cardíaca com cateter balão para casos selecionados, tais como estenose aórtica crítica e atresia pulmonar com septo ventricular íntegro, mas os benefícios em longo prazo e os resultados destes procedimentos são ainda desconhecidos, sendo necessários mais estudos para determinar com mais precisão suas indicações.
A avaliação da anatomia do coração fetal pela ecocardiografia bidimensional com Doppler tem sido possível por mais de 30 anos. Mais recentemente, pudemos acompanhar a chegada da ecocardiografia tridimensional, 3D e 4D, com ferramentas valiosas para o exame do coração fetal. O objetivo final do ultrassom 3D/4D tem sido melhorar as taxas de detecção de doença cardíaca congênita, diminuindo a dependência de habilidades exigidas pelo operador de ultrassom bidimensional (2D). Isso é importante porque a doença cardíaca congênita é a principal causa de morte entre os recém-nascidos com anomalias congênitas, e o diagnóstico pré-natal está associado à diminuição da morbidade e mortalidade neonatal.
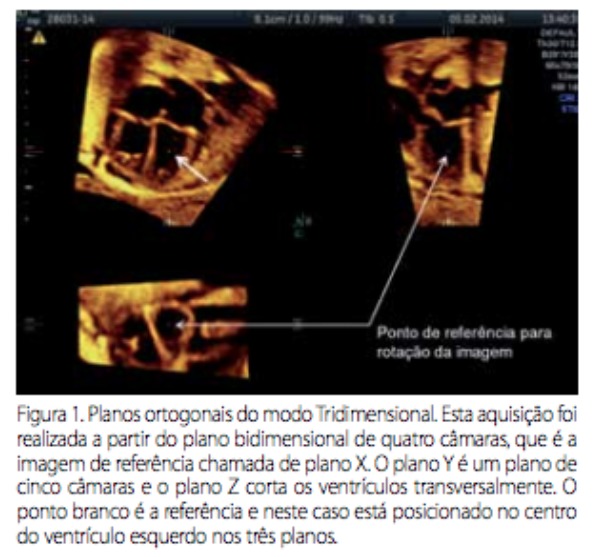
O advento da nova técnica chamada STIC (spatial and temporal image correlation), continua revolucionando o diagnóstico pré-natal das cardiopatias, a medida em que apresenta o coração em detalhes muito impressionantes. Esta tecnologia consiste em milhares de imagens bidimensionais adquiridas de uma região de interesse (region of interest-ROI) pré-determinada, durante uma única varredura em câmara lenta, com duração de alguns segundos (2.5 a 12.5 segundos). A aquisição da imagem é feita através de uma varredura com o transdutor volumétrico posicionado em um corte bidimensional de boa qualidade (Figura 1).
A vantagem do STIC é a apresentação da imagem em movimento, permitindo a análise de eventos relacionados ao ciclo cardíaco como movimento das valvas e contratilidade miocárdica. Como a varredura é muito rápida, pode-se também acessar o resultado da reconstrução imediatamente, ainda durante o exame, orientando o entendimento da cardiopatia. A aquisição pelo STIC é possível com a imagem bidimensional combinada com outras modalidades como Doppler colorido, power Doppler, B-flow, Doppler de alta definição e HDlive. Após a aquisição de um volume, a imagem poderá ser exibida em modo bidimensional e modo reconstruído chamado “rendering”. Especial atenção tem sido dado ao modo fluxo invertido/Invert flow e ao modo alta definição HDlive. O modo fluxo invertido ou Invert flow, cria uma renderização em 3D semelhante a uma angiotomografia. Como o nome indica, inverte a informação do modo transparência mínima, resultando na exibição sólida e brilhante das estruturas ocas, sendo o tecido cardíaco e paredes de vasos totalmente removidos. Este modo visualiza vasos, independente da direção do fluxo e velocidade. Esta modalidade tecnológica tem se mostrado tremendamente útil nas anomalias das vias de saída e do arco aórtico (Figura 2).
Métodos de processamento convencionais utilizam uma fonte de luz virtual fixa, que reflete a luz para fora da superfície da pele. O modo alta definição HDlive, é a reconstrução em alta definição (High definition) em que o coração e vasos sanguíneos são vistos de maneira realística através da reconstrução de imagens que lembram tecido humano ou pele. Este modo difere dos métodos convencionais porque uma porção de luz é refletida enquanto o restante de luz entra na área de interesse e passa através dele. A luz que se propaga pelos tecidos é continuamente dispersa e atenuada, gerando sombras nos tecidos mais densos por onde a luz passou. O ecocardiografista pode posicionar livremente a fonte de luz virtual em qualquer ângulo em relação ao volume para aumentar os detalhes.O posicionamento da fonte de luz virtual por trás do volume irá mostrar um efeito translúcido (Figura 3).
A tecnologia tridimensional tem agregado um detalhamento jamais visto no campo do diagnóstico das cardiopatias congênitas, estando em contínua transformação.
Orientação e planejamento do parto após o diagnóstico
Após alguns anos, o diagnóstico pré-natal e a parte prática do atendimento ao feto cardiopata foram incorporados nos serviços de maternidade, com melhora substancial em termos de equipamentos e preparo de profissionais capacitados para lidar com a situação. Segundo a Dra Lindsay Allan, “a consulta de orientação aos pais após um diagnóstico de cardiopatia congênita é uma tarefa tão importante para o ecocardiografista fetal, como a habilidade envolvida na realização de um diagnóstico preciso”.
A consulta de aconselhamento e explicação de resultado deve ser realizada com muita gentileza e respeito ao paciente, devendo idealmente ser feita em um ambiente calmo e silencioso, com os pais sentados frente a frente com o médico.
Sabendo que o aconselhamento poderá ser influenciado pela nossa maneira de falar, expressões faciais e tom de voz, tenho sobre a mesa em toda consulta de aconselhamento o trabalho acima citado da Dra Lindsay Allan, com uma tabela de prognóstico que vai de nota 1 para o melhor prognóstico e nota 10 para o pior prognóstico (Tabela 1).
Mostrar esta tabela para os pacientes os orienta muito bem em relação à gravidade da cardiopatia, evitando ressentimentos com o médico que deu a notícia. Conseguimos desta maneira, deixar claro que o mau prognóstico não é opinião pessoal do médico, não é nenhum tipo de “mau agouro” por parte do médico que aconselha, mas sim fruto de experiência e estudos acumulados sobre aquela determinada doença.
Após o entendimento da gravidade da cardiopatia, um longo período de transição será vivenciado pela família, que terá que lidar com estratégias de enfrentamento da nova situação, permeada por muitas incertezas em relação ao futuro12. Embora alguns pacientes apresentem reações de fuga e negação, a maioria se beneficia com atitudes ativas de tentar resolver o problema pela busca do melhor atendimento ao bebê assim como o suporte familiar tem sido de extremo valor.
Planejamento do acompanhamento do feto cardiopata
O acompanhamento do feto cardiopatia deve ser feito através de ecocardiogramas seriados em intervalo de tempo que varia entre 2 a 6 semanas. Detalhes anatômicos com ênfase na instalação de lesões associadas devem ser observados, não sendo incomum o agravamento da cardiopatia ao longo da gestação, assim como o aparecimento de hidropisia fetal em cardiopatias mais graves. Arritmias necessitam de acompanhamento em intervalos menores até a estabilização ou controle por terapia medicamentosa transplacentária. Os bloqueios atrioventriculares também exigem atenção e intervalos de no máximo 4 semanas entre os ecocardiogramas, pois podem potencialmente apresentar queda de frequência cardíaca e insuficiência cardíaca congestiva.
A intervenção em vida fetal é uma realidade em casos de estenose aórtica crítica e atresia pulmonar com septo íntegro, quando a dilatação valvar com cateter balão tem se mostrado efetiva, impedindo a progressão da hipoplasia ventricular e/ou promovendo a recuperação de função ventricular, devendo ser considerada em casos específicos. Importante lembrar que mais estudos serão necessários para determinar de maneira mais precisa quais casos se beneficiariam com estes procedimentos invasivos.
Planejamento do local de nascimento do feto cardiopata
Quando uma cardiopatia congênita fetal é diagnosticada, um verdadeiro exercício de logística deve ser feito pelo cardiologista fetal no sentido de coordenar o nascimento com o obstétrica, neonatologista, intensivista, incluindo serviços de cardiologia especializada como hemodinamicista, ritmologista e cirurgia. Os resultados perinatais são melhores quando o nascimento é realizado dentro de um centro de referência em cardiologia pediátrica ou em estreita proximidade, com os recursos necessários para fornecer médicos e intervenções cirúrgicas especializadas. Gestantes cujos fetos apresentem cardiopatias com circulação pulmonar dependente do canal arterial deverão ter seus partos planejados em hospitais com UTI neonatal e prostaglandinas para uso imediato após o nascimento. A transposição das grandes artérias deverá ter como planejamento a disponibilidade não só de prostaglandina como também de equipe de hemodinâmica para realização de atriosseptostomia de emergência imediatamente após o nascimento. Alguns casos de hipoplasia de ventrículo esquerdo com forame oval restritivo deverão ter planejamento de descompressão imediata do átrio esquerdo quer seja por cateterismo ou cirurgia. Anomalias com hidropisia fetal, como por exemplo a anomalia de Ebstein, idealmente deverão nascer em hospital com estrutura para ECMO (extracorporeal membrane oxygenation).
CONSIDERAÇÕES FINAIS
O diagnóstico pré-natal das cardiopatias possibilita um melhor acompanhamento do feto, permitindo o planejamento do parto do feto cardiopata em Centro de Referência, melhorando a sobrevida do recém-nascido. É função do cardiologista fetal compreender o feto como paciente, sabendo que a circulação fetal é diferente da circulação pós-natal e que a cardiopatia fetal muitas vezes progride durante a gestação, sendo a função cardíaca fator determinante na evolução e prognóstico fetal. Tão importante quanto a habilidade diagnóstica é a consulta de orientação aos pais após um diagnóstico de cardiopatia congênita, ocasião que será explicado não só o tipo de cardiopatia como também o prognóstico e os melhores locais para tratamento.
Novas tecnologias transformaram a ecocardiografia fetal, com ênfase no STIC 3D/4D, que é especialmente útil para avaliar e compreender as complexas relações anatômicas. Sabendo-se que os detalhes em cardiopatias congênitas muitas vezes mudam totalmente o prognóstico e a abordagem cirúrgica, compreende-se a importância desta ferramenta. Estudos adicionais serão necessários para o entendimento da história natural de muitas formas de cardiopatias e para a padronização de estratégias de tratamento medicamentoso ou invasivo.
Tabela 1 – Escala de prognóstico das cardiopatias congênitas.
1 Comunicação interventricular pequena. Estenose pulmonar discreta.
2 Comunicação interventricular moderada. Estenose aórtica discreta. CIA e PCA (não diagnosticados em vida fetal).
3 Estenose pulmonar importante. Comunicação interventricular ampla. Estenose aórtica moderada. Tetralogia de Fallot. Transposição das grandes artérias (simples). Transposição corrigida das grandes artérias (simples).
4 Defeito do septo atrioventricular. Coarctação da aorta. Dupla via de saída do ventrículo direito. Drenagem anômala de veias pulmonares. Anomalia de Ebstein.
5 Truncus arteriosus. Tetralogia de Fallot com atresia. Atresia pulmonar com septo íntegro.
6 Truncus arteriosus (formas mais graves). Tetralogia de Fallot com atresia (formas mais graves). Estenose aórtica importante. Dupla via de saída do ventrículo direito (formas mais graves). Transposição das grandes artérias (com defeitos associados). Transposição corrigida das grandes artérias (com defeitos associados).
7 Atresia tricúspide. Dupla via de entrada ventricular.
8 Atresia pulmonar com septo íntegro (formas mais graves). Atresia mitral. Ebstein grave com cardiomegalia. Estenose aórtica crítica.
9 Síndrome de hipoplasia de coração esquerdo. Isomerismo direito.
10 Defeito do septo atrioventricular com bloqueio atrioventricular total e isomerismo esquerdo. Qualquer forma de cardiopatia congênita com sinais de insuficiência cardíaca intrauterina. Disfunção miocárdica com sinais de insuficiência cardíaca intrauterina.
http://www.socesp.org.br/upload/revista/2015/REVISTA-SOCESP-V25-N3.pdf (Fonte principal de pesquisa e compilação)
Outro artigo interessante sobre coração fetal em 3D e tecnologia STIC http://www.scielo.br/pdf/rbccv/v28n4/v28n4a03.pdf