Recife 19 de janeiro de 2018
.
?O presidente da Sociedade Brasileira de Infectologia, Dr. Sergio Cimerman, em 19 de janeiro de 2017 elaborou um informativo à população sobre a epidemia de Febre Amarela disponível em
https://www.infectologia.org.br/admin/zcloud/125/2017/01/Informativo_Febre_Amarela_Populacao.pdf
.
Achei interessante destacar:
? Situações que necessitam avaliação especial sobre vacinação contra a febre amarela:
?Há situações especiais na qual a indicação da vacinação deverá ser avaliada pelo seu médico que irá expor qual o risco e o benefício de receber ou não a vacina
?Alguns exemplos que seu médico deve avaliar:
Crianças entre seis e oito meses;
Pessoas com idade acima de 60 anos;
Gestantes;
Mulheres amamentando crianças menores de seis meses
.
? Também acho interessante destacar e divulgar que a Sociedade Brasileira de Infectologia orientou em caso de dúvidas, entrar em contato conosco pelo e-mail faleconosco@infectologia.org.br, pela nossa página no Facebook (facebook.com/SociedadeBrasileiradeInfectologia) ou (preferencialmente ao meu ver) procurar o seu médico infectologista
.
Fico feliz quando com serenidade e muita boa vontade, usamos as redes sociais para ajudar à população principalmente em momentos difíceis como nesta epidemia de Febre Amarela no Brasil. Parabéns Dr. Sérgio Cimerman e demais colaboradores pelo belíssimo trabalho prestado à população!!!
.
Clique a seguir para baixar o informativo na íntegra: Informativo_Febre_Amarela_Populacao
.
#ginecologiaeostetríciaintegrativaefuncional #febreamarelanagravidez #epidemiadefebreamarela #flavivírus #flavivírusdenovo #nutrologiamaterna #nutrologiafeminina #nutrologiaemginecologiaeobstetrícia
.
?O presidente da Sociedade Brasileira de Infectologia, Dr. Sergio Cimerman, em 19 de janeiro de 2017 elaborou um informativo aos profissionais de saúde sobre a epidemia de Febre Amarela disponível em
?Segue o resumo das recomendações:
?Não é recomendada a vacinação contra FA de pessoas vivendo fora de áreas endêmicas, uma vez que o risco da vacina suplanta seus benefícios.
? Só é recomendada a vacinação para febre amarela em pessoas vivendo ou que vão viajar para áreas endêmicas para febre amarela, conforme mapa do Ministério da Saúde
?Neste grupo, a vacina é recomendada para pessoas entre 9 meses e 60 anos de idade, desde que não estejam imunossuprimidas, gestantes, mulheres em lactação e pessoas com doença no timo (ver texto para melhor discriminação dos grupos e exceções).
?Pessoas com mais de 60 anos deverão ser avaliadas em relação ao risco/benefício para recomendação de vacinação.
?Quando não há possibilidade de vacinação de pessoas visitando áreas endêmicas, deve-se reforçar medidas de proteção como uso de repelentes e roupas impregnadas com permetrina.
?Repelentes podem ser utilizados em crianças a partir de 2 meses de idade, segundo recomendações internacionais.
?No Brasil, a ANVISA só recomenda a utilização de repelentes a partir de 6 meses de idade (ver texto para melhor discriminação das recomendações).
?Os casos suspeitos devem ser imediatamente notificados aos CIEVS de cada Estado.
.
Obrigado Dr. Sérgio Cimerman e demais colaboradores pelo belíssimo trabalho prestado aos profissionais de saúde e consequentemente à população!!!
.
#ginecologiaeostetríciaintegrativaefuncional #febreamarelanagravidez #epidemiadefebreamarela #flavivírus #flavivírusdenovo #nutrologiamaterna #nutrologiafeminina #nutrologiaemginecologiaeobstetrícia
Clique a seguir para baixar o informativo na íntegra: Informativo_Febre_Amarela_Profissionais_de_saude
Elaborei um resumo voltado principalmente para as nossas gestantes a respeito da epidemia de Febre Amarela no Brasil. Segue os principais pontos que julguei interessante, ipsis litteris, do Guia de Febre Amarela elaborado pelo Ministério da Saúde do Brasil.
1. Conceito e Epidemiologia
A Febre Amarela é uma doença infecciosa febril aguda transmitida por vetores artrópodes e causada por um vírus do gênero Flavivirus, família Flaviviridae. A identificação do Aedes aegypti como transmissor do vírus, em 1900, foi seguida por ações de controle do vetor que resultaram em significativo declínio da doença fora das áreas tropicais endêmicas.
A introdução da vacina contra a febre amarela no País em 1937, o intenso combate ao vetor e a imunização em massa na década seguinte levaram à eliminação da doença nas áreas urbanas no Brasil. O registro dos últimos casos da febre amarela urbana no País ocorreu na cidade de Sena Madureira (AC), em 1942. A partir dessa data, a febre amarela urbana (transmitida por Aedes aegypti) não foi mais registrada e o ciclo de transmissão silvestre passou a predominar com registros de epidemias.
Atualmente, a febre amarela silvestre (FA) é uma doença endêmica no Brasil (i.e., região amazônica). Na região extra-amazônica, períodos epidêmicos são registrados ocasionalmente, caracterizando a reemergência do vírus no País. O padrão temporal de ocorrência é sazonal, com a maior parte dos casos incidindo entre dezembro e maio, e com surtos que ocorrem com periodicidade irregular, quando o vírus encontra condições favoráveis para a transmissão.
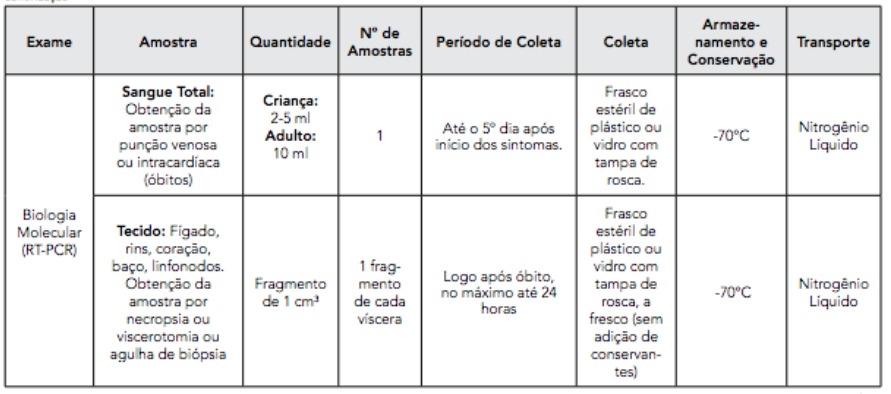
2 Manejo clínico de pacientes adultos com suspeita de febre amarela
O período de incubação (tempo entre a infecção pela picada do mosquito e o aparecimento de quadro clínico) médio varia entre 3 e 6 dias, podendo ser de até 10 a 15 dias.
O período de transmissibilidade (tempo em que um indivíduo com febre amarela possui vírus no sangue e pode infectar um mosquito vetor se for picado) vai de 24 a 48 horas antes até 3 a 5 dias após o início dos sintomas. O mosquito infectado transmite o vírus por seis a oito semanas.
O espectro clínico da febre amarela pode variar desde infecções assintomáticas até a quadros graves e fatais
O quadro clínico clássico caracteriza-se pelo surgimento súbito de febre alta, geralmente contínua, cefaleia intensa e duradoura, inapetência, náuseas e mialgia. O sinal de Faget (bradicardia acompanhando febre alta) pode ou não estar presente. Nas formas leves e moderadas os sintomas duram cerca de dois a quatro dias e são aliviados com o uso de sintomáticos, antitérmicos e analgé- sicos, e ocorrem em cerca de 20% a 30% dos casos. As formas graves e malignas acometem entre 15% a 60% das pessoas com sintomas que são notificadas durante epidemias, com evolução para óbito entre 20% e 50% dos casos. Na forma grave, cefaleia e mialgia ocorrem em maior intensidade, acompanhadas de náuseas e vômitos frequentes, icterícia e pelo menos oligúria ou manifestações hemorrágicas, como epistaxe, hematêmese e metrorragia. Classicamente os casos de evolução maligna podem apresentar um período de remissão dos sintomas de 6 a 48 horas entre o 3º e 5º dias de doença, seguido de agravamento da icterícia, insuficiência renal e fenômenos hemorrágicos de grande monta.
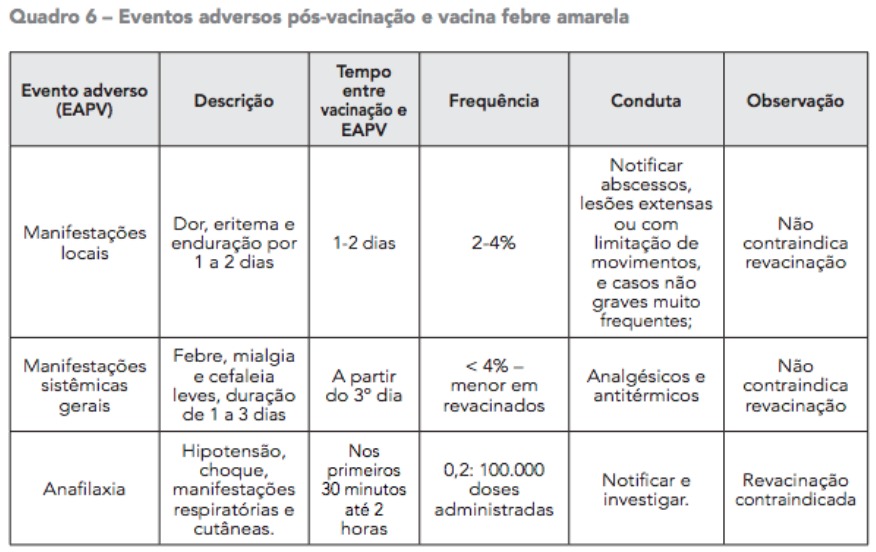
3 Imunização
A vacinação contra febre amarela (VFA – atenuada) é a medida mais importante e eficaz para prevenção e controle da doença. A vacina usada no Brasil é produzida pelo Instituto de Tecnologia em Imunobiológicos (Bio-Manguinhos) da Fundação Oswaldo Cruz (Fiocruz) e consiste de vírus vivos atenuados da subcepa 17DD, cultivados em embrião de galinha.
É um imunobiológico seguro e altamente eficaz na proteção contra a doença, com imunogenicidade de 90% a 98% de proteção. Os anticorpos protetores aparecem entre o sétimo e o décimo dia após a aplicação da vacina, razão pela qual a imunização deve ocorrer dez dias antes de se ingressar em área de risco da doença.
Esquema vacinal: O esquema vacinal consiste em uma dose única a partir dos 9 meses de idade.
Via de administração: Subcutânea. O volume da dose é 0,5 mL.
Indicação da vacina:
• Residentes ou viajantes para as áreas com recomendação de vacinação (todos os estados das regiões Norte e Centro-Oeste; Minas Gerais e Maranhão; alguns municípios dos estados do Piauí, Bahia, São Paulo, Paraná, Santa Catarina e Rio Grande do Sul). Os viajantes para essas áreas devem ser vacinados pelo menos 10 dias antes da viagem.
• Pessoas que se deslocam para países endêmicos, conforme recomendações do Regulamento Sanitário Internacional (RSI).
Imunização em Gestantes:
Gestantes e mulheres amamentando: a vacinação de gestantes e lactantes não é recomendada em áreas sem circulação viral. Nas áreas com confirmação de circulação viral (epizootias, casos humanos e ou vetores infectados com o vírus da febre amarela), as gestantes e lactantes devem ser vacinadas. Recomenda-se a suspensão do aleitamento materno por dez dias após a vacinação. É importante procurar um serviço de saúde para orientação e acompanhamento a fim de manter a produção do leite materno e garantir o retorno à lactação. Esta recomendação é baseada nas evidências atuais e pode ser modificada futuramente.
Contraindicações à imunização
? Gestantes. A administração deve ser analisada caso a caso na vigência de surtos.
4. Medidas de prevenção e controle da infecção
A vacinação é a principal medida de controle da febre amarela, e durante a ocorrência de um surto da doença recomenda-se vacinação das pessoas não vacinadas que residem ou vão se deslocar para a área de risco. As áreas com recomendação da vacina (ACRV) são determinadas pelo Ministério da Saúde e mudam periodicamente, de acordo com o resultado de estudos de vigilância em primatas não humanos e com a ocorrência de surtos.
A imunidade ocorre cerca de dez dias após a primeira dose da vacina, portanto deve-se recomendar outras medidas para a proteção de indivíduos recém-vacinados que residem ou vão se deslocar para a área de risco:
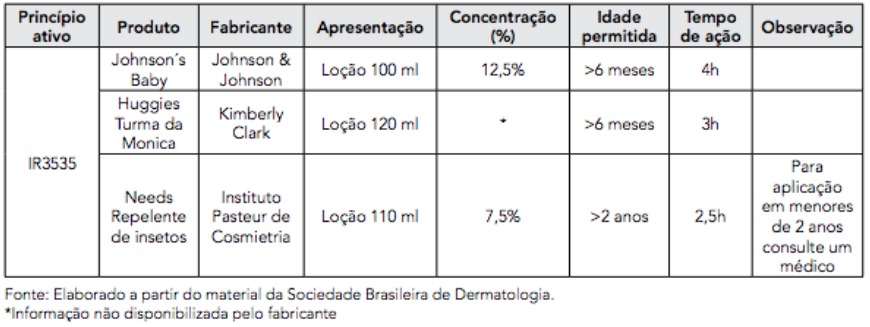
– Usar repelente de insetos enquanto estiverem acordados. Devem ser aplicados em toda a área de pele exposta respeitando os intervalos orientados pelos fabricantes, as condições climáticas com elevada umidade e temperatura, e após contato com a água. Não há contraindicação do uso dos repelentes registrados pela Anvisa para uso de gestantes e nutrizes. Os repelentes mais recomendados são os que contém DEET(N,N-Dietil-Meta-Toluamida), na concentração entre 25 e 50% e os que contém Icaridina (Hydroxyethylisobutylpiperidinecarboxylate), na concentração de 20% a 25%, por terem maior duração de ação, necessitando reaplicação menos frequente e consequentemente favorecendo uma melhor adesão. Os repelentes a base de IR3535 (Ethylbutylacetylaminopropionate) também podem ser usados. Repelentes naturais não tem eficácia comprovada e não são recomendados.
– O Quadro 13 descreve algumas opções de repelentes disponíveis comercialmente e suas principais características, segundo informações dos fabricantes.
– Proteger a maior extensão possível de pele por meio do uso de calça comprida, blusas de mangas compridas e sem decotes, de preferência largas, não coladas ao corpo, meias e sapatos fechados. O uso de roupas claras facilita a identificação de mosquitos e permite que eles sejam mortos antes de picarem o indivíduo.
– Não usar repelentes por debaixo das roupas. Podem ser usados por cima das roupas; seguindo orientações dos fabricantes.
– Passar o maior tempo possível em ambientes refrigerados, com portas e janelas fechadas e/ou protegidas por telas com trama adequada para impedir a entrada de mosquitos.
– Dormir sob mosquiteiros corretamente arrumados para não permitir a entrada de mosquitos (abas de abertura sobrepostas e barras inferiores embaixo do colchão); preferencialmente dormir debaixo de mosqueteiros impregnados com permetrina.
– Usar repelentes ambientais (sprays, pastilhas e líquidos em equipamentos elétricos) durante todo o tempo em que estiverem em ambientes domiciliares ou de trabalho, inclusive à noite.
Crianças menores de 6 meses de idade, que não podem receber a vacina e nem usar repelentes de aplicação direta na pele, devem ser mantidas o tempo todo sob mosquiteiros e/ou em ambiente protegido (refrigerado com portas e janelas fechadas ou protegidas por tela, com repelentes ambientais).
Crianças maiores de 6 meses e adultos que, por contraindicação clínica, não possam ser vacinados ou que por qualquer motivo ainda não tenham recebido a vacina devem seguir as mesmas orientações descritas para os dez dias após a vacinação enquanto durar o surto de febre amarela.
Pacientes com suspeita de febre amarela devem ser protegidos de picadas do mosquito transmissor, tanto em ambiente domiciliar quanto hospitalar. O paciente deverá permanecer em ambiente protegido por tela em portas e janelas, de preferência refrigerado. Na impossibilidade desses recursos, utilizar o mosquiteiro impregnado com permetrina durante todo o tempo de transmissibilidade, acrescido de mais um dia (ou seja, até o sexto dia de doença). Aplicar o repelente nas áreas expostas conforme orientação do fabricante igualmente pelo mesmo período. Tanto as telas quanto os mosquiteiros podem ser impregnados com permetrina para aumentar sua eficácia; no ambiente hospitalar, no entanto, deve ser evitado o uso de mosquiteiros impregnados para minimizar o risco de alergias/intoxicações.
Apesar de o vírus ser encontrado em sangue e secreções contaminadas com sangue, de haver o relato de isolamento do vírus vacinal em pessoas com sintomas respiratórios oito dias após a vacinação, não existe evidência de transmissão direta, pessoa a pessoa, da febre amarela, tampouco via hemotransfusão. A recomendação, portanto, é manter precauções padrão para os pacientes internados com o diagnóstico de febre amarela, independente da forma clínica, inclusive para despejo e tratamento de resíduos sólidos e líquidos.
Não há recomendação de cuidados especiais para os pacientes com febre amarela em uso de diálise ou outros equipamentos invasivos, devendo portanto serem tomadas as mesmas medidas de precaução padrão adotadas com os demais pacientes em diálise: os capilares devem ser de uso exclusivo, podendo ser reutilizados no mesmo paciente desde que cumpridas as exigências previstas na RDC11/2014; não há necessidade de uso de máquina ou ambiente exclusivo para o paciente com febre amarela. Os procedimentos de limpeza e desinfecção ambiental e de material médico-hospitalar devem seguir igualmente as normas preconizadas pela Agência Nacional de Vigilância Sanitária (Anvisa), sem alguma recomendação em especial.
Pacientes com febre amarela são potencial fonte de infecção para mosquitos durante o transporte para hospitais em áreas urbanas a fim de receber cuidados de saúde. Recomenda-se o uso de roupas que cubram a maior parte do corpo, uso de repelente nas áreas expostas de pele e nas rou – pas e, se possível, mosquiteiro sobre a maca desde a saída da Unidade Básica de Saúde até a chegada ao leito do hospital de destino.
8 Onde obter mais informações sobre a febre amarela Para informações atualizadas sobre casos de febre amarela no Brasil e no mundo:
Ministério da Saúde: http://portalms.saude.gov.br/saude-de-a-z/febre-amarela
Organização Mundial da Saúde: http://www.who.int/mediacentre/factsheets/fs100/en/
Sociedade Brasileira de Infectologia: https://www.infectologia.org.br/pg/1233/
Clique a seguir para baixar o Guia na íntegra: febre_amarela_guia_profissionais_saude